UPPA, Un Pediatra Per Amico è una bella rivista scritta dai Pediatri per i genitori, il link è quì a fianco, ci si può abbonare sia per la rivista cartacea che solo per quella on line. Ecco un bell'articolo in tema : malattie infettive
Le malattie esantematiche

Il Morbillo
causa: Un virus della famiglia dei Paramyxovirus.
contagio: Attraverso un contatto diretto con il muco o la saliva del paziente infetto, oppure con le goccioline
respiratorie emesse con la tosse, gli starnuti o anche semplicemente parlando. Il virus penetra attraverso
le mucose delle vie respiratorie superiori o attraverso le congiuntive.
Il picco di incidenza si verifica in inverno ed in primavera.
Colpisce in genere i bambini tra i 3 e i 10 anni di vita.
Il morbillo è una delle malattie più contagiose che esistano tanto che è molto difficile raggiungere l’età
adulta senza essersene ammalati.
incubazione: Dopo 8-12 giorni compaiono i primi sintomi mentre in media l’esantema dopo 14 giorni .
sintomi: Inizia con congiuntivite, raffreddore con secrezione nasale, tosse secca, malessere generale e febbre elevata, in genere sui 39°-40°C. Sulla mucosa all'interno delle guance possono comparire piccolissime macchie bianche, simili a capocchie di spillo, che prendono il nome di macchie di Köplik.
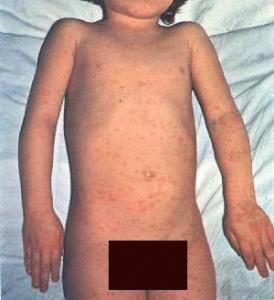
Dopo 3-4 giorni appare la tipica eruzione cutanea (in termine medico esantema) che interessa prima il
viso, vicino all’attaccatura dei capelli dietro alle orecchie, e poi, nell'arco di 2-3 giorni, si diffonde verso il
basso estendendosi alle braccia, al tronco e alle gambe.
L’esantema appare come macchioline di colore rosso, lievemente rilevate al tatto, a margini frastagliati,
con tendenza a confluire tra loro assumendo l’aspetto di grosse macchie.
L’esantema si attenua in 3-4 giorni lasciando il posto ad una desquamazione cutanea.
Il decorso completo del morbillo si svolge solitamente in 8-10 giorni anche se la tosse può persistere più a
lungo.
complicazioni: Otiti, laringiti, tracheo-bronchiti e broncopolmoniti.
Rara è l’encefalite (un caso ogni mille pazienti) che lascia danni permanenti in circa la metà dei casi, e l'esito , che avviene in un caso su 5000.
contagiosità: Da 1-2 giorni prima dell’inizio dei sintomi (cioè 3-5 giorni prima della comparsa delle manifestazioni cutanee) fino a 4 giorni dopo la comparsa dell’esantema.
cura: Solitamente è una malattia autolimitantesi e la terapia è solo di supporto. Si somministrano antifebbrili, sedativi della tosse e si cerca di idratare adeguatamente il paziente.
Gli antibiotici vengono utilizzati nel caso di complicanze batteriche.
prevenzione: Con il vaccino anti-morbillo che in genere viene somministrato (di regola associato al vaccino anti-rosolia ed anti-parotite) all’età di 15-18 mesi con una dose di richiamo verso i 6 anni di età.

La varicella
causa: Un virus della famiglia degli Herpes Virus chiamato Varicella Zoster.
contagio: Attraverso un contatto diretto con la saliva del paziente infetto, oppure con le goccioline respiratorie emesse con la tosse, gli starnuti o anche semplicemente parlando oppure con il contatto con il liquido contenuto nelle caratteristiche vescicole. Può anche essere trasmessa, ma con minore facilità, da un individuo affetto da Herpes Zoster.
Il picco di incidenza si verifica nel tardo inverno ed all'inizio della primavera.In genere colpisce bambini tra i 5 e i 10 anni di vita.
E' una malattia molto contagiosa per cui la maggior parte della popolazione in età adulta è immune.
incubazione:
In genere dopo 14-16 giorni compaiono i primi sintomi ma si possono anche avere casi da 10 a 21 giorni dal contagio.
sintomi: Inizia con malessere generale e febbre, in genere lieve, ma che può arrivare anche a 39°-40°C.
Dopo alcuni giorni compare la tipica eruzione cutanea (in termine medico esantema), molto pruriginosa, che interessa all'inizio il cuoio capelluto, il viso e il tronco e poi si estende all'addome, ai genitali, alle braccia ed agli arti inferiori.
Le manifestazioni cutanee hanno dapprima l’aspetto di macule-papule, in altre parole appaiono come macchioline di colore rosso, lievemente rilevate al tatto, del diametro di 2-3 mm, che nel giro di poche ore si trasformano in vescicole (contenenti liquido chiaro). Queste in alcuni giorni diventano torbide tramutandosi in pustole e, quando si seccano, diventano croste che si staccano spontaneamente senza lasciare cicatrici (tranne nelle forme con sovrainfezione batterica)
Le lesioni cutanee si risolvono completamente in circa 10-14 giorni.
complicazioni: Sovrainfezione batterica (da stafilococco o da streptococco) delle lesioni cutanee, secondaria a grattamento delle vescicole.
Raramente epatite, encefalite (infezione del sistema nervoso centrale), polmonite, artrite, glomerulonefrite.
La varicella è raramente grave nel bambino sano, ad eccezione dei bambini molto piccoli e in quelli che
presentano una grave immunodepressione.
contagiosità: Da 1-2 giorni prima dell’inizio delle manifestazioni cutanee fino a quando le lesioni sono tutte ricoperte da
croste (6-9 giorni).
terapia: Nel bambino sano è solitamente una malattia autolimitantesi e la terapia è solo di supporto. Si somministrano antifebbrili (escludendo quelli a base di acido acetilsalicilico come l'aspirina, che possono provocare gravi reazioni nel paziente) e antistaminici per il prurito. E' consigliabile tenere corte e pulite le unghie del piccolo per evitare che infetti le vescicole grattandosi.
Esiste un farmaco specifico per la varicella, chiamato Aciclovir, che, somministrato per bocca entro 24 ore dalla comparsa delle prime manifestazioni cutanee, provoca una diminuzione della durata e dell'entità della febbre, e del numero e della durata degli elementi cutanei. Il suo uso non è raccomandato nel bambino sano, ma può essere preso in considerazione nei bambini maggiormente a rischio di complicazioni come quelli di oltre 12 anni di età, o con malattie respiratorie e cutanee croniche gravi o nei casi secondari che avvengono in famiglia (e che di solito hanno un decorso più grave).
prevenzione: Esiste un vaccino , che viene consigliato ai pazienti immunodepressi. Dovrebbe essere fatto a tutti i bimbi dall'anno di età, ma finchè questa strategia vaccinale non si diffonderà ampiamente, lo consiglio a 10 anni se il piccolo non l'ha già avuta prima. Questo allo scopo di proteggere l'adulto , dove la malattia si manifesta in forma più grave.
rientro a scuola: La legge italiana prevede la riammissione a scuola dopo 7 giorni dalla comparsa delle prime manifestazioni cutanee. Consiglio di aspettare almeno altri 3-4 giorni di convalescenza.

Rosolia
causa: Un virus del genere dei Rubivirus.
contagio: Attraverso un contatto diretto con il muco o la saliva del paziente infetto, oppure con le goccioline respiratorie emesse con la tosse, gli starnuti o anche semplicemente parlando. Il virus penetra attraverso le mucose delle vie respiratorie superiori.
Il picco di incidenza si verifica nel tardo inverno e all'inizio della primavera.
Colpisce bambini solitamente tra i 5 e i 14 anni di età.
incubazione: In genere dopo 14-21 giorni (di solito 16-18) compaiono i primi sintomi.
sintomi: Inizia con un ingrossamento delle linfoghiandole situate dietro alle orecchie e sulla nuca e, qualche volta, con febbre lieve e malessere generale.
Dopo alcuni giorni appare un'eruzione cutanea (in termine medico esantema) che interessa prima il viso e poi si diffonde, nel giro di 24 ore, al tronco, alle braccia e agli arti inferiori.
Le manifestazioni cutanee hanno l’aspetto di macule-papule, in altre parole appaiono come macchioline di colore rosa pallido, lievemente rilevate al tatto, che tendono a rimanere isolate.
L’esantema si attenua in 2-5 giorni.
complicazioni: In genere nessuna in età pediatrica. Nell'adolescente e nell'adulto possono comparire artriti e dolori articolari.
Il rischio di gravi conseguenze per il feto è invece elevato nelle donne in gravidanza, soprattutto se il contagio è avvenuto nei primi tre-quattro mesi di gestazione. Malformazioni o aborto in un caso su cinque.
contagiosità: Da 2 giorni prima dell’inizio delle manifestazioni cutanee fino a 6-7 giorni dopo.
terapia: Solitamente è una malattia autolimitantesi e la terapia è solo di supporto. Si somministrano antifebbrili al bisogno.
prevenzione: Con il vaccino anti-rosolia che in genere viene somministrato (di regola associato al vaccino anti-morbillo ed anti-parotite) all’età di 15-18 mesi con una dose di richiamo verso i sei anni di età.Il virus della rosolia contratto dalla madre nel primo trimestre di gravidanza può contagiare l'embrione nel 70-90% dei casi causando aborto, ritardo di crescita intrauterina oppure gravissime malformazioni quali sordità (80%), cardiopatie congenite (40%), cataratta (30%) e altre ancora. Nel secondo trimestre di gestazione il rischio di una infezione fetale si riduce ma rimane pur sempre tra il 25 ed il 40%. Ecco perchè la vaccinazione contro la rosolia è vivamente raccomandata per ogni bambina prima dell'età fertile (10-14 anni).

La scarlattina
causa: Un batterio, lo Streptococco Beta-emolitico di gruppo A.
contagio: Attraverso un contatto diretto con il muco o la saliva del paziente infetto, oppure con le goccioline respiratorie emesse con la tosse, gli starnuti o anche semplicemente parlando. Il virus penetra attraverso le mucose delle vie respiratorie superiori. Il picco di incidenza si verifica nel tardo autunno, in inverno ed in primavera. E' rara sotto i 2 anni di vita ed è più frequente in età scolare.
incubazione: In genere dopo 2-5 giorni compaiono i primi sintomi.
sintomi: Inizia in modo improvviso con febbre (che spesso arriva a 39°-40° C), brividi, cefalea, vomito, intenso mal di gola, faringe molto arrossata. La lingua si ricopre dapprima di una patina bianca e poi, desquamandosi, diventa di colore rosso fragola o lampone.
Entro 12-48 ore compare la tipica eruzione cutanea (in termine medico esantema) che inizia prima all'inguine, alle ascelle e al collo, ma che si generalizza nell'arco di 24 ore. Tutto il viso appare di colore rosso acceso tranne la zona del naso, della bocca e del mento che, con il loro pallore, contrastano con l'arrossamento del restante volto dando un caratteristico aspetto noto come "maschera scarlattinosa".
Le manifestazioni cutanee hanno l’aspetto di macule-papule, in altre parole appaiono come macchioline di colore rosso, lievemente rilevate al tatto, che si scolorano alla pressione, di aspetto puntiforme, senza
tendenza a confluire tra loro. La pelle assume al tatto un particolare aspetto ruvido, a carta vetrata.
L’esantema si attenua in 3-4 giorni lasciando il posto ad una desquamazione in lamelle fini che inizia al
volto e prosegue al tronco, alle mani e ai piedi.
Il decorso completo della scarlattina si svolge solitamente in 10-12 giorni. Esiste una forma lieve di scarlattina detta scarlattinetta, sempre dovuta allo streptococco B emolitico di gruppo A, che pur essendo più lieve ha la medesima contagiosità.
complicazioni: Nessuna se la scarlattina viene curata in modo corretto con gli antibiotici specifici per lo Streptococco Beta-emolitico di gruppo A. In caso contrario può causare la malattia reumatica o reumatismo articolare acuto e la glomerulonefrite acuta.
contagiosità: Da 1-2 giorni prima dell’inizio dei sintomi e per tutta la durata della malattia se non viene instaurata una adeguata terapia antibiotica. In questo caso il bambino non è più contagioso dopo 48 ore dall'inizio dell'antibiotico.
terapia: terapia antibiotica. Inoltre si somministrano antifebbrili e si cerca di idratare adeguatamente il
paziente.
prevenzione: L'unico sistema per evitare la scarlattina è quello di tenere lontano il bambino dalle persone già contagiate.
La terapia nei portatori sani trovati con i tamponi faringei non da buoni risultati.
rientro a scuola: La legge italiana prevede la riammissione a scuola dopo 3 giorni dall'inizio della terapia antibiotica.

Quinta malattia o megaloeritema
causa: Un virus chiamato Parvovirus B 19.
contagio: Attraverso un contatto diretto con il muco o la saliva del paziente infetto, oppure con le goccioline respiratorie emesse con la tosse, gli starnuti o anche semplicemente parlando. Il virus penetra attraverso le mucose delle vie respiratorie superiori.
Il picco di incidenza si verifica in primavera. Colpisce in particolare i bambini in età scolare.
incubazione: In genere dopo un periodo di tempo tra i 4 e i 14 giorni ma si può arrivare fino alle tre settimane.
sintomi: Solitamente non compaiono sintomi premonitori e la febbre è assente o di grado lieve.
Dopo pochi giorni compare la tipica eruzione cutanea (in termine medico esantema) che interessa dapprima il volto, in particolare le guance: queste appaiono molto arrossate, calde al tatto, come se il bambino fosse stato schiaffeggiato, mentre la cute è pallida sul mento, sulla fronte ed intorno alla bocca.
Successivamente compaiono macule-papule, cioè macchioline lievemente rilevate al tatto, di colore rosso, che interessano il tronco, le natiche e gli arti superiori ed inferiori.
L’esantema, che causa spesso prurito, si attenua con il tempo divenendo più pallido al centro e assumendo un caratteristico aspetto a merletto. Non è presente desquamazione.
La quinta malattia dura in media 11 giorni, con un minimo di 2 giorni ed un massimo di 4-5 settimane.
Nelle settimane o, a volte, nei mesi successivi può ricomparire l'esantema in occasione di bagni caldi, di stress emotivi, di esposizione al sole o di attività fisica intensa.
complicazioni: Normalmente nessuna. Negli adolescenti e negli adulti può causare dolori articolari o vere e proprie artriti.
In bambini affetti da anemia emolitica cronica (ad esempio, anemia falciforme, sferocitosi, ecc.), può causare crisi di aplasia, cioè infettare i precursori midollari dei globuli rossi e peggiorare l'anemia
contagiosità: Dalla settimana prima dell’inizio dei sintomi fino alla comparsa delle manifestazioni cutanee. Di conseguenza quando compaiono le manifestazioni cutanee il bambino non è più contagioso. Su
terapia: Solitamente è una malattia autolimitantesi e la terapia è solo di supporto. In caso di prurito si somministrano antistaminici.
prevenzione:
Non esistono vaccini e, in tutti i casi, le misure preventive non sono necessarie perché si tratta di una malattia lieve.
rientro a scuola: Non è necessario l'allontanamento in quanto i bambini non sono più contagiosi dopo la comparsa delle manifestazioni cutanee.

La pertosse
causa: Un batterio, la Bordetella Pertussis. La sua tossina provoca lesioni alla mucosa dei bronchi e dei bronchioli con conseguente broncospasmo.
contagio: Attraverso un contatto diretto con il muco o la saliva del paziente infetto, oppure con le goccioline respiratorie emesse con la tosse, gli starnuti o anche emplicemente parlando. Il virus penetra attraverso le mucose delle vie respiratorie superiori.
Il picco di incidenza si verifica in inverno ed in primavera.
Può colpire qualsiasi età, in particolare quella scolare. E' una malattia molto contagiosa, quasi come il morbillo e la varicella.
incubazione: In genere dopo 6-20 giorni (di solito dopo 7-10) compaiono i primi sintomi.
sintomi: Inizia con un quadro di infezione delle alte vie respiratorie di modesta entità con tosse leggera, starnuti, secrezione nasale mentre la febbre è assente o e minima (fase catarrale).
La tosse, all'inizio solo notturna, con il passare dei giorni si fa progressivamente più intensa, anche diurna e, dopo circa 7-14 giorni, compaiono i tipici accessi di tosse convulsiva, spesso associati ad un caratteristico urlo inspiratorio e così violenti da provocare vomito e cianosi, cioè un colorito violaceo della cute dovuto ad una insufficiente ossigenazione (fase parossistica).
Segue, dopo 2-4 settimane di accessi di tosse, una fase di convalescenza, della durata di una o due settimane, durante la quale gli episodi di tosse parossistica diminuiscono di intensità e di frequenza.
I bambini più grandi possono presentare manifestazioni atipiche, con tosse persistente e senza urlo inspiratorio.
La pertosse in genere dura dalle 6 alle 10 settimane anche se non è raro che, nei mesi successivi, il paziente possa manifestare una tosse pertussoide in concomitanza con episodi infettivi delle prime vie respiratorie anche banali, come un semplice raffreddore.
Nei lattanti la malattia è particolarmente grave e gli accessi di tosse possono portare a crisi di apnea, cioè di mancanza di respiro, con cianosi e difficoltà ad alimentarsi.
complicazioni: Soprattutto broncopolmoniti, convulsioni, encefalopatia. Le ultime due sono particolarmente frequenti nel lattante a causa dell'ipossia (cioè del mancato arrivo di ossigeno) cerebrale provocata dalle crisi di apnea.
contagiosità: Soprattutto nella fase catarrale, prima dell'inizio degli accessi parossistici; il rischio diminuisce poi rapidamente ma può durare fino a tre-quattro settimane. Gli antibiotici iniziati precocemente diminuiscono la contagiosità e permettono al paziente di non essere più infettivo dopo 5 giorni dall'inizio della terapia.
terapia: Con antibiotici del gruppo dei macrolidi, che vanno però assunti tempestivamente, nella fase catarrale (quando però la diagnosi clinica è praticamente impossibile in assenza di un dato di contagio) perché dopo la comparsa degli accessi di tosse non sono più efficaci.
I cortisonici e il salbutamolo (un farmaco che agisce contro lo spasmo bronchiale) sembrano ridurre l'intensità e la frequenza degli accessi di tosse. Qualche volta possono essere utili i sedativi della tosse.
Importante è anche l'umidificazione dell'ambiente evitando inoltre irritanti come il fumo della sigaretta, lo smog e la polvere.
prevenzione: Con il vaccino anti-pertosse che viene somministrato, associato a quelli obbligatori contro il tetano e la difterite, in tre dosi, all’età di 3 mesi, cinque mesi e undici mesi con una dose di richiamo verso i 5-6 anni di età.
rientro a scuola: La legge italiana prevede la riammissione a scuola dopo 7 giorni dall'inizio della terapia antibiotica.

La sesta malattia
causa: Un virus della famiglia degli Herpes chiamato Herpes Virus Umano tipo 6.
contagio: Attraverso un contatto diretto con il muco o la saliva del paziente infetto, oppure con le goccioline
respiratorie emesse con la tosse, gli starnuti o anche semplicemente parlando. Il virus penetra attraverso le mucose delle vie respiratorie superiori.
La malattia è presente durante tutto l'arco dell'anno, senza una stagionalità.
Colpisce solitamente i bambini di età compresa tra i sei mesi e i due anni di vita.
incubazione: In genere dopo un periodo variabile tra i 5 e i 15 giorni (in media 9) compaiono i primi sintomi.
sintomi: Inizia con febbre elevata, in genere sui 39°-41°C. Qualche volta vi può essere malessere generale, raffreddore, arrossamento del faringe con mal di gola, congiuntivite, facile irritabilità anche se di solito i bambini appaiono vivaci e in buone condizioni generali. Dopo 3-5 giorni, in corrispondenza con la scomparsa della febbre, compare un'eruzione cutanea (in termine medico esantema) che interessa prima il tronco ed il collo e successivamente si diffonde al viso e alle estremità scomparendo poi rapidamente nell’arco di 24-48 ore.
Le manifestazioni cutanee hanno l’aspetto di macchioline grandi come capocchie di spillo, di colore rosa pallido, a volte lievemente rilevate, simili a quelle della rosolia. Non provocano solitamente prurito.
complicazioni: Convulsioni in corrispondenza delle puntate febbrili, ma nei bambini predisposti.
contagiosità: Soprattutto durante la fase febbrile della malattia, quindi prima o contemporaneamente alla comparsa delle manifestazioni cutanee.
terapia: Solitamente è una malattia autolimitantesi e la terapia è solo di supporto. Si somministrano antifebbrili e si cerca di idratare adeguatamente il paziente.
prevenzione: Non esistono vaccini e, in tutti i casi, le misure preventive non sono necessarie perché si tratta di una malattia lieve e di breve durata.
rientro al nido: Non è necessario l'allontanamento in quanto i bambini non sono più contagiosi dopo la comparsa delle manifestazioni cutanee.

La parotite
causa: Un virus della famiglia dei Paramyxovirus, il Myxovirus Parotiditis.
contagio: Attraverso un contatto diretto con la saliva del paziente infetto, oppure con le goccioline respiratorie emesse con la tosse, gli starnuti o anche semplicemente parlando. Il virus penetra attraverso le mucose delle vie respiratorie superiori.
Il picco di incidenza si verifica durante il tardo inverno ed in primavera.
Colpisce bambini di qualsiasi età, ma in genere tra i 5 e i 9 anni di vita. Su
incubazione: In genere dopo 16-18 giorni compaiono i primi sintomi ma si possono avere casi da 12 a 25 giorni dal contagio.
sintomi: Inizia con febbre, in genere modesta, mal di testa, malessere generale e scarso appetito.
Dopo 1-2 giorni compare un ingrossamento delle ghiandole parotidee (ghiandole salivari), nel 70% dei casi
bilaterale.
Il rigonfiamento e nello spazio che si trova tra il margine posteriore della mandibola e l’orecchio. La
tumefazione spinge in avanti e in fuori i padiglioni auricolari che sembrano più grandi del normale e da qui
derivano i termini popolari di "orecchioni" (perché le orecchie appaiono più grandi essendo ruotate in
avanti)
Le parotidi appaiono più o meno dolenti alla palpazione e il bambino si lamenta quando mastica o
deglutisce, soprattutto se assume sostanze che stimolano la secrezione salivare come il succo di arancia
o di limone.
In alcuni casi non sono interessate le ghiandole parotidee quanto piuttosto le ghiandole salivari sottomascellari.Gonfiore sotto il mento.La tumefazione, dopo aver raggiunto l'acme in 2-3 giorni, si attenua lentamente in altri 5-6 giorni. Il decorso completo della malattia si svolge solitamente in 9-10 giorni.
complicazioni: Meningoencefalite (infiammazione delle meningi, cioè delle membrane che rivestono il cervello), pancreatite (infiammazione del pancreas) e orchite (infiammazione di uno o, più raramente, di entrambi i testicoli in bambini dai 10-11 anni di vita in poi), sordità spesso permanente.
contagiosità Da 1-2 giorni prima della comparsa della tumefazione parotidea (ma può esserlo anche 7 giorni prima) fino a 5 giorni dopo (ma si può arrivare anche a 9 giorni).
terapia: Solitamente è una malattia autolimitantesi e la terapia è solo di supporto. Si somministrano antifebbrili e antidolorifici
prevenzione: Con il vaccino anti-parotite che in genere viene somministrato (di regola associato al vaccino anti-rosolia ed anti-morbillo) all’età di 15-18 mesi con una dose di richiamo verso i sei anni di età.
Mononucleosi
E’ causata dal visus di Epstein Barr, l’incubazione è di 30 40 giorni.
Si trasmette con la saliva (malattia del bacio).
E’ una malattia molto variabile, può dare sintomi lievi e aspecifici, debolezza, inappetenza svogliatezza febbretta . Tale sintomatologia può durare anche a lungo ma non essendo presente molto altro la diagnosi in questi casi è solo laboratoristica.
Più raramente ci sono tutti i sintomi classici, Febbre alta e persistente, tonsillite, linfonodi giganti , milza e fegato ingrossati, esantema.
In questo caso la diagnosi è facile! Può durare anche più di un mese!
Sottolineo come spessissimo neanche ci si rende conto di averla avuta e solo analisi occasionali mostrano una infezione pregressa!
Quasi sempre è presente una faringotonsillite , a volte con placche. I linfonodi ingrossati possono essere giustificati da questo e può sembrare necessario l'antibiotico. E' comunque poco efficace perchè anche quando si è sovrapposta una infezione da streptococco , l'organismo è così indebolito che la guarigione è lenta!
In ogni caso, pur non avendo effetto sulla mononucleosi, l'antibiotico è necessario se c'è una superinfezione da streptococco o simile. Non va però usata amoxicillina che in questi soggetti da frequentemente reazione allergica con esantema simil morbilloso.